Stomia w urologii oznacza wytworzenie przetoki moczowo-skórnej
w celu odprowadzenia moczu poprzez połączenie nerki, moczowodu
lub pęcherza moczowego ze skórą, często w wyniku operacji
z użyciem wstawki jelitowej. Podobnie jak w chirurgii, wytwarzamy
urostomię czasową lub definitywną. Wskazaniami do wykonania
przetok czasowych (zazwyczaj metodą nakłucia) są wszystkie stany
doprowadzające do powstania zastoju moczu w drogach moczowych,
wymagające natychmiastowego odblokowania układu moczowego.
Urostomię o charakterze definitywnym wytwarza się najczęściej
w związku z koniecznością usunięcia pęcherza moczowego (cystektomia)
z powodu naciekającego raka pęcherza. Przetokę moczowo-
jelitowo-skórną (sposobem Brickera, kiedy do zespolenia jest
używane jelito cienkie) wykonuje się po prawej stronie brzucha,
poniżej pępka. Czasami użycie wstawki jelitowej nie jest możliwe.
Wówczas są wykonywane inne odprowadzenia moczu. W przypadku
niektórych przetok pozostawia się cewniki, by zapewnić drożność
w połączeniu układu moczowego ze skórą, co wiąże się z koniecznością
okresowej wymiany bądź samocewnikowania przetoki przez pacjenta.
Przetoka metodą Brickera (z wykorzystaniem wstawki jelitowej)
wymaga szczególnej pielęgnacji, gdyż obok stale wypływającego
moczu wydziela się śluz jelitowy, który powoduje jego zagęszczenie
i podrażnienie skóry. Pacjent musi być przekonany o szczelności
stosowanego sprzętu urostomijnego, by nie czuć się odizolowanym
z powodu posiadania urostomii.
|
Urostomia zaopatrzona przezroczystym workiem jednoczęściowym |
 |
Rola i funkcje pielęgniarki w planowaniu opieki
nad pacjentem z urostomią
Rozwój pielęgniarstwa i podnoszenie kwalifikacji ma wpływ na
poszerzanie zakresu funkcji, które dotyczą wykonywanych zadań
i czynności
na rzecz pacjentów (funkcja opiekuńcza, wychowawcza,
terapeutyczna,
edukacyjna, promowania zdrowia, profilaktyczna
i rehabilitacyjna).
Rola pielęgniarki - osoby kompetentnej nie ogranicza
się tylko do pełnienia czynności techniczno-pielęgnacyjnych,
ale nadaje jej nową funkcję, jako duchowego przewodnika wspierającego
zachwianą równowagę psychiczno-duchową pacjenta. W przypadku
osób z urostomią ogromne znaczenie ma indywidualne
podejście do pacjenta w planowaniu i realizowaniu opieki, z uwzględnieniem
jego potrzeb biologicznych i psychospołecznych. Pielęgniarka
realizuje tę opiekę poprzez:
- nawiązanie życzliwego kontaktu z pacjentem i jego rodziną;
- rozpoznanie stanu zapotrzebowania na opiekę, jej rodzaj,
charakter i zakres;
- stworzenie własną postawą atmosfery troski, życzliwości
i zaufania;
- zapoznanie pacjenta z członkami zespołu terapeutycznego
i topografią oddziału;
- dbanie o poszanowanie godności osobistej pacjenta;
- zapoznanie ze sprzętem urostomijnym oraz naukę jego obsługi;
- włączenie rodziny do procesu pielęgnacji urostomii za zgodą
pacjenta lub w przypadku jego niepełnosprawności;
- umożliwienie kontaktu z psychologiem, wolontariuszem;
- stworzenie warunków do wykonywania praktyk religijnych.
Istotną rolę w opiece nad pacjentem z urostomią odgrywa pielęgniarka
stomijna. Edukacja terapeutek stomijnych rozpoczęła się
w latach 70. ubiegłego wieku w USA. Nowa specjalność w pielęgniarstwie,
enterostomal therapy nursing, rozpowszechniła się na całym
świecie, również w Polsce. Model opieki nad pacjentem z urostomią
obejmuje trzy okresy:
- przedoperacyjny,
- śródoperacyjny,
- pooperacyjny.
Okres przedoperacyjny
Rozmowa z lekarzem i pielęgniarką stomijną powinna rozwiać
wszelkie wątpliwości i ułatwić pacjentowi zrozumienie istoty proponowanego
zabiegu. Przekazanie maksymalnej wiedzy o pielęgnacji
i zaopatrywaniu urostomii powinno odbyć się w okresie
przedoperacyjnym, co ma wpływ na zaakceptowanie przez pacjenta
zmienionego obrazu własnego ciała. Przygotowanie instrumentalne
(fizyczne) powinno być poprzedzone przygotowaniem informacyjnym.
W edukacji pacjenta trzeba wziąć pod uwagę kilka
czynników,
które zadecydują później o jakości jego życia i akceptacji
urostomii. Te czynniki to:
- Ocena wiedzy pacjenta i jego doświadczenia w zakresie
operacji i urostomii.
- Wyjaśnienie, na czym będzie polegał zabieg operacyjny,
jego cel i metoda.
- Wyjaśnienie, co oznacza termin „przetoka moczowo-skórna”
lub jego synonimy.
- Przedstawienie pacjentowi metody znieczulenia.
- Omówienie, w jaki sposób będzie przebiegało przygotowanie
do operacji i w jakim celu wykonuje się oczyszczenie jelit.
- Wyjaśnienie wszelkich wątpliwości pacjenta poprzez udzielenie
odpowiedzi na jego pytania.
- Wspólnie z pacjentem ustalenie planu postępowania
pooperacyjnego (konieczność odżywiania dożylnego, możliwość
wystąpienia wymiotów i nudności, sposób niwelowania
dolegliwości bólowych, uruchamiania, przygotowania
do samopielęgnacji, przewidywany czas pobytu w szpitalu).
- Przedstawienie możliwości prowadzenia normalnego życia
z urostomią.
Przed zabiegiem operacyjnym pacjent powinien zapoznać się z podstawowym
rodzajem sprzętu urostomijnego.
|
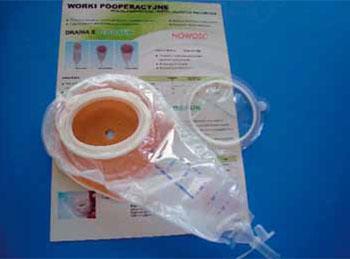
Różnego rodzaju worki urostomijne - jedno- i dwuczęściowe |
 |
|
Różnego rodzaju worki urostomijne - jedno- i dwuczęściowe |
 |
Urostomia może być zaopatrzona systemem jednoczęściowych worków
z zaworem umożliwiającym odprowadzenie moczu lub dwuczęściowych,
gdzie przylepiec (płytka) występuje oddzielnie. Zarówno
płytki, jak i worki mają odpowiednie oznaczenia rozmiaru i różny
system łączenia (nakładana obręcz worka na kryzę pierścienia płytki,
dodatkowe zapięcie, system samoprzylepny). Wszystkie worki
urostomijne powinny być pokryte flizeliną i muszą mieć zawór odpływowy
(w urostomii nie można stosować worków zamkniętych,
jak w kolo- czy ileostomii).
|
Worki zamknięte, stosowane w kolostomii - monitoruje |
 |
Przygotowanie fizyczne obejmuje takie czynności pielęgniarskie, jak:
- wyznaczenie miejsca przyszłej urostomii (według zasad - ocena
brzucha w trzech pozycjach, ocena powłok skórnych, ocena
możliwości psychofizycznych pacjenta w zakresie pielęgnacji);
- nauka efektywnego odkrztuszania i kaszlu, wykonywania
ćwiczeń oddechowych i gimnastyki usprawniającej, mających
zapobiegać powikłaniom płucnym i zakrzepicy żylnej;
- wykonanie wkłucia dożylnego i przetaczanie płynów infuzyjnych
według zleceń; przygotowanie pola operacyjnego;
- profilaktyka przeciwzakrzepowa, antybiotykowa według zleceń;
- zapewnienie pacjentowi masy erytrocytarnej (rezerwa) na czas
zabiegu.
Przygotowanie pacjenta przed planowanym zabiegiem wytworzenia
urostomii powinno odbyć się według obowiązującego standardu
(www.ptps.pl/procedury.php).
Okres śródoperacyjny
Urostomia powinna być wytworzona zgodnie z obowiązującymi
standardami i z uwzględnieniem najlepszego komfortu w samopielęgnacji
pacjenta po zabiegu. Celem opieki śródoperacyjnej jest:
- Pomoc przy wprowadzeniu chorego w znieczulenie.
- Potwierdzenie wyboru właściwego miejsca urostomii.
- Monitorowanie parametrów życiowych, wyrównanie zaburzeń
wodno-elektrolitowych.
Zaopatrzenie chorego w odpowiedni sprzęt urostomijny w okresie
pooperacyjnym (zastosowanie przezroczystego worka umożliwiającego
ocenę wydzielniczej pracy nerek, również pod względem
ilości moczu, oraz płytki umożliwiającej pielęgnację ujścia stomii
na skórze - płytka akordeonowa z otwieranym okienkiem pozwala
bez konieczności odklejania przylepca kontrolować diurezę w pozostawionych
w nerkach cewnikach).
Okres pooperacyjny
Zadania pielęgniarki sprawującej opiekę nad pacjentem po zabiegu
wytworzenia urostomii to przede wszystkim zapewnienie bezpiecznego
przebiegu okresu pooperacyjnego oraz zapobieganie wystąpieniu
powikłań lub ich wczesne rozpoznanie. W związku z tym założeniem
pielęgniarka:
- monitoruje podstawowe parametry życiowe pacjenta;
- uczestniczy w niwelowaniu bólu poprzez prowadzenie karty
oceny bólu pooperacyjnego oraz podawanie zleconych leków
przeciwbólowych;
- obserwuje ranę pooperacyjną, dreny i pojawiającą się w nich
wydzielinę, kontroluje położenie cewników;
- prowadzi dokładny bilans płynów z uwzględnieniem sposobu
zaopatrzenia urostomii;
- ocenia żywotność urostomii (kolor, wielkość, wydzielina,
ilość śluzu), ocenia reakcję pacjenta na urostomię (ukazując
i wzmacniając pozytywne strony życia z urostomią);
- kontynuuje profilaktykę powikłań pooperacyjnych (ze strony
układu oddechowego, krążenia, ruchu i moczowego).
|
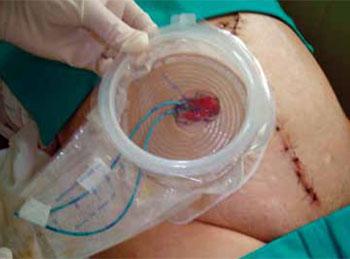
Worek
urostomijny przezroczysty z akordeonową płytką i otwieranym okienkiem |
 |
|
Worek
urostomijny przezroczysty z akordeonową płytką i otwieranym okienkiem |
 |
W pierwszych dniach po operacji przystępujemy do aktywnego
włączania pacjenta w proces pielęgnacji urostomii, przygotowując
go do samoopieki. Należy stworzyć pacjentowi możliwości nauki
podstawowych zasad pielęgnacji i wymiany sprzętu urostomijnego,
co pozwoli mu uzyskać możliwie największą samodzielność
przed opuszczeniem szpitala. W przypadku osób po urazach kręgosłupa
i rdzenia kręgowego oraz osób starszych, o ograniczonej
sprawności fizycznej, angażujemy rodzinę w naukę pielęgnacji i wymianę sprzętu urostomijnego. Dobierając sprzęt dla pacjenta, bierzemy
pod uwagę:
- z jakim rodzajem i wielkością przetoki moczowej mamy
do czynienia;
- gdzie jest umiejscowiona przetoka;
- jak wrażliwą skórę ma dany pacjent;
- jaki tryb życia prowadzi pacjent;
- czy pacjent może liczyć na pomoc rodziny.
|
Sprzęt urostomijny |
 |
|
Sprzęt urostomijny |
 |
W instruktażu należy uwzględnić informacje o wysiłku fizycznym
oraz diecie i odpowiedniej podaży płynów (2 l na dobę). Urostomia
powinna być zaopatrzona w odpowiedni oraz dobry jakościowo sprzęt
urostomijny, gdyż jest to czynnik bardzo ważny w rehabilitacji pacjenta.
Odpowiedni rodzaj przylepca oraz odpowiedni typ sprzętu
urostomijnego (w zależności od rodzaju przetoki) powinien zapewnić
maksymalny komfort użytkowania i spełniać kryteria jakości.
Sprzęt powinien:
-
być szczelny - optymalnie zabezpieczający skórę i ubranie
przed podciekaniem moczu;
- być łatwy i prosty w obsłudze - system łączenia płytki
i worka w sprzęcie dwuczęściowym;
- umożliwiać łatwe opróżnianie zawartości - czytelne oznaczenie
zaworów odpływowych;
- być odpowiedniej pojemności - worki zróżnicowanej wielkości
(większe i mniejsze);
- mieć worki na mocz pokryte flizeliną - izolują i zabezpieczają
przed przyklejeniem foli do skóry, są przyjemne w dotyku,
nie elektryzują ubrania i nie wchłaniają wody;
- być dopasowany anatomicznie - otwór w przylepcu/płytce
pozwala na swobodne wprowadzenie cewnika, jeśli urostomia
jest zaopatrzona cewnikiem na stałe;
- mieć worki urostomijne o budowie komorowej - bez odgłosu
pluskania, płaski kształt po wypełnieniu, łatwe umieszczenie
cewnika;
- mieć proste podłączenie do worka na mocz - bez konieczności
używania dodatkowych łączników.
Etapy zakładania sprzętu urostomijnego
Oto, jak należy prawidłowo zakładać sprzęt urostomijny:
- Przed założeniem płytki należy dokładnie umyć i osuszyć skórę
wokół urostomii.
- Wybrać worek o rozmiarze odpowiednim do rozmiaru średnicy
pierścienia płytki przy sprzęcie dwuczęściowym, a następnie
zamknąć zawór odpływowy worka.
- Za pomocą miarki zmierzyć rozmiar urostomii i - jeśli jest to
niezbędne - wyciąć odpowiedni otwór w płytce.
|
Zabezpieczyć ujście urostomii przed podciekaniem moczu na skórę jałowym gazikiem |
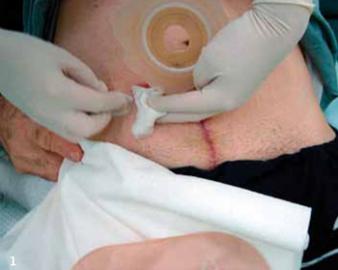 |
|
Zdjąć folię ochronną z przylepca płytki, upewnić się, czy skóra wokół urostamii ostomii
jest sucha i delikatnie umieścić płytkę na skórze |
 |
|
Upewnić się, czy płytka dobrze przylega do skóry, zwłaszcza w okolicy blizn,
fałd i zagłębień |
 |
|
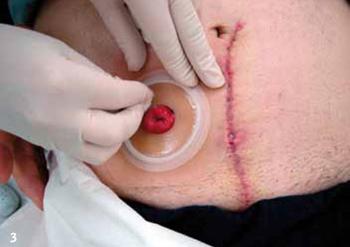
Przytrzymać przez chwilę płytkę tak, aby pod wpływem temperatury ciała uzyskała
szczelne połączenie ze skórą |
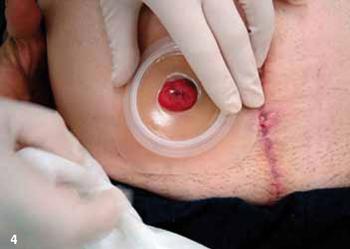 |
|
Przy sprzęcie dwuczęściowym nałożyć obręcz worka na kryzę pierścienia na płytce,
zaczynając od dołu. Przesunąć palcami po obwodzie połączenia, by sprawdzić,
czy obręcz worka połączyła się z kryzą. Jeśli system ma dodatkowe zapi ęcie, trzeba
je zapiąć w odpowiedni sposób, aby zapewnić całkowitą szczelność |
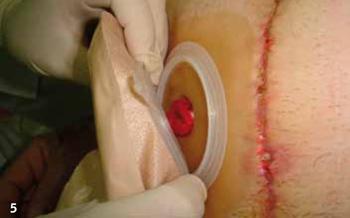 |
Rehabilitacja osób z urostomią
Rehabilitacja pacjenta z urostomią powinna przebiegać w sposób
wielokierunkowy, obejmując sferę fizyczną, psychiczną i społeczną,
w tym rodzinną i zawodową. W postępowaniu rehabilitacyjnym
decydującą rolę odgrywają następujące działania:
- Nawiązanie prawidłowego kontaktu emocjonalnego z pacjentem
sprzyja zapewnieniu poczucia bezpieczeństwa i prawidłowej
relacji pielęgniarka - pacjent, co ma korzystny wpływ
na aktywny udział pacjenta w procesie rehabilitacji.
- Zapewnienie poczucia bezpieczeństwa sprzętu stosowanego
do zaopatrzenia urostomii zapobiega wyzwalaniu się reakcji
lękowych, powodujących dodatkowe napięcie i znacznie
obniżających komfort życia pacjentów z urostomią.
- W procesie readaptacji pacjentów z urostomią dużą rolę
odgrywa indywidualne planowanie opieki z uwzględnieniem
ich sytuacji zdrowotnej i życiowej.
- Ważnym aspektem jest zapewnienie samodzielności
w wykonywaniu czynności higienicznych i pielęgnacyjnych.
- Omówienie możliwości wystąpienia problemów pielęgnacyjnych
w zakresie funkcjonowania urostomii, jej zaopatrzenia i/lub
wystąpienia powikłań z możliwością ich rozwiązywania.
- Przedstawienie zasad i sposobów zaopatrzenia w sprzęt
urostomijny z uwzględnieniem kryteriów jakości współczesnego
sprzętu oraz środków do pielęgnacji.
- Pomoc rodzinie w rozwiązywaniu wszystkich problemów
poprzez doradztwo i wsparcie.
Powrót do zadowalającej kondycji fizycznej i psychospołecznej
u pacjenta z urostomią jest zróżnicowany i zależy od bardzo wielu
czynników. Najważniejsze z nich to: wiek, poziom sprawności ruchowej
i intelektualnej, ogólny stan zdrowia, występowanie schorzeń
współistniejących (cukrzyca, nadciśnienie tętnicze, zaburzenia funkcji
wzroku, choroby reumatyczne, zwyrodnienie stawów itp.),
poziom równowagi emocjonalnej, chęci i zaangażowanie własne
pacjenta. W wyniku pracy zespołu interdyscyplinarnego pacjent
powinien
być przekonany, że nie jest tylko biorcą usług, ale sam
stanowi aktywne ogniwo procesu rehabilitacji. Propagowanie zachowań
prozdrowotnych i stylu życia wspierającego zdrowie realizowane
jest poprzez doradzanie ludziom, jak je wzmacniać i utrzymać.
Tworzenie warunków do realizowania stylu życia sprzyjającego
utrzymaniu i wzmacnianiu zdrowia można osiągnąć przez poznanie
programów promocji i czynne włączenie w ich realizację pacjenta
oraz jego rodzinę. Realizacja zadań wynikających z funkcji promowania
zdrowia na rzecz pacjenta z urostomią opiera się na Modelu
Opieki nad Pacjentem ze Stomią oraz Karcie Praw Osoby ze Stomią
Międzynarodowego Stowarzyszenia Stomijnego (IOA).
Prawa pacjenta
- Każdy pacjent przed operacją powinien uzyskać porady,
które pozwolą mu podjąć w pełni świadomie decyzję o operacji,
dadzą wiedzę o korzyściach wynikających z leczenia
oraz głównych aspektach życia ze stomią.
- Stomia powinna być wytworzona w optymalnym dla pacjenta
miejscu, zgodnie z zasadami medycznymi i z uwzględnieniem
wszystkiego, co będzie sprzyjało komfortowi pacjenta, takie jest
podstawowe prawo pacjenta.
- Pacjent ma prawo do uzyskania wsparcia specjalistów
medycznych i specjalistycznej opieki pielęgniarskiej tak
przed operacją, jak i po operacji, w czasie pobytu w szpitalu
oraz po powrocie do domu.
- Osoba ze stomią ma prawo otrzymać pełną, bezstronną
i obiektywną informację dotyczącą sprzętu stomijnego
oraz zasad i sposobów zaopatrzenia w ten sprzęt.
- Osoba ze stomią ma prawo dokonywać wolnego wyboru sprzętu
spośród dostępnego w danym kraju bez jakiegokolwiek przymusu,
skrępowania i ograniczeń.
- Osoba ze stomią ma prawo do informacji o krajowym towarzystwie
stomijnym oraz ma prawo do uzyskania wsparcia ze strony
takiego towarzystwa.
- Osoba ze stomią ma prawo do uzyskania wszelkich informacji
ważnych z punktu widzenia jej życia oraz pracy, ma prawo
oczekiwać takich informacji dla rodziny i przyjaciół, tak aby
wzrastała powszechna świadomość co do warunków, jakie są
niezbędne dla przystosowania się do stomii oraz do osiągnięcia
przez osoby ze stomią zadowalającej jakości życia po operacji.
W realizacji zadań wynikających z funkcji profilaktycznej w opiece
nad pacjentem po operacji wytworzenia urostomii, szczególną uwagę
zwraca się na zapobieganie powikłaniom pooperacyjnym. Powikłania
stomii dzielimy na ogólnoustrojowe i miejscowe. Wśród powikłań
ogólnoustrojowych wyróżniamy: powikłania psychosocjalne,
seksualne, metaboliczne. Do powikłań miejscowych zaliczamy powikłania
chirurgiczne oraz dermatologiczne. Chirurgiczne miejscowe
powikłania stomii mogą wystąpić w bezpośrednim okresie
pooperacyjnym (powikłania wczesne), natomiast powikłania późne
- nawet kilka lat po operacji. Powikłania dermatologiczne wynikają
najczęściej z błędów pielęgnacyjnych, które należy jak najszybciej
wyeliminować.
Obecny rozwój wiedzy medycznej i postęp techniczny, który wkroczył
do medycyny, w zasadniczy sposób rozszerzył granice pielęgniarstwa.
Cała medycyna ukierunkowała się w stronę biologii, komórki,
techniki, w stronę choroby, a nie zdrowia. Pielęgniarki wolą
czynności instrumentalne, natomiast niekoniecznie z zachwytem
odnoszą się do pielęgnowania pojmowanego humanistycznie i duchowo,
które wymaga większego zaangażowania.
mgr Krystyna Pikor
Oddział Urologii Wojewódzkiego Szpitala Specjalistycznego w Rzeszowie
kierownik oddziału: dr n. med. Jacek Tereszkiewicz
dr n. med. Jacek Tereszkiewicz
Oddział Urologii Wojewódzkiego Szpitala Specjalistycznego w Rzeszowie
kierownik oddziału: dr n. med. Jacek Tereszkiewicz
prof. dr hab. med. Krzysztof Bar
Katedra i Klinika Urologii i Onkologii Urologicznej UM w Lublinie
kierownik: prof. dr hab. med. Krzysztof Bar
