Streszczenie
W celu zapewnienia optymalnej opieki coraz
większej grupie chorych z implantowanym elektrostymulatorem serca bądź kardiowerterem-defibrylatorem konieczne jest zapoznanie się z zasadami funkcjonowania oraz użytkowania tych urządzeń. Niniejsza publikacja ma na celu przedstawienie
podstawowych zasad funkcjonowania urządzeń tego rodzaju oraz implikacji wynikających z tego faktu w codziennej praktyce urologicznej i anestezjologicznej. Publikacja powstała w wyniku ścisłej współpracy urologów i kardiologów.
Szybki rozwój zabiegowych metod leczenia w kardiologii doprowadził w ostatnich latach do istotnego zwiększenia populacji pacjentów żyjących z implantowanymi urządzeniami do elektrokardioterapii
(cardiac impantable electronic devices ? CIEDs).
Są wśród nich chorzy z zaburzeniami automatyzmu i przewodzenia leczeni z użyciem stymulatorów, pacjenci z wszczepionym kardiowerterem-defibrylatorem (implantable cardioverter-defibrillaor ? ICD)
w ramach profilaktyki nagłej śmierci sercowej oraz
osoby z niewydolnością serca, u których zastosowano terapię resynchronizującą (cardiac resynchroniza
tion therapy ? CRT) (ryc. 1). U niektórych pacjentów, w związku ze współistnieniem kilku patologii, stosu-
je się urządzenia łączące powyższe rodzaje terapii – kardiowerter-defibrylator z funkcją resynchronizacji.
Działanie resynchronizacji polega na przywróceniu skoordynowanego skurczu obydwu komór i przedsionków w sercu (ryc. 2), w którym wraz z rozwojem niewydolności serca wystąpiły istotne opóźnienia w rohodzeniu się fali depolaryzacji (wydłużenie odstępu
PR oraz blok lewej odnogi pęczka Hisa ? LBBB).
Podstawowe urządzenia do elektrokardioterapii, ogólne zasady ich działania i wskazania przedstawia tabela 1.
|
Podstawowe urządzenia do elektrokardioterapii, ogólne zasady ich działania i wskazania |
 |
|
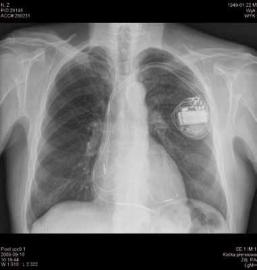
Zdjęcie AP oraz boczne klatki piersiowej pacjenta z wszczepionym kardiowerterem-defibrylatorem z funkcją resynchronizacji dwukomorowej.
Widoczne 3 elektrody ? w prawym przedsionku, prawej komorze oraz w żyle serca uchodzącej do zatoki wieńcowej |
 |
|
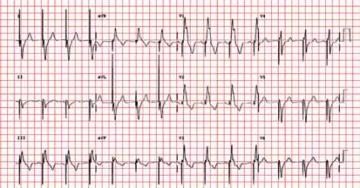
Przykład zapisu EKG świadczącego o pełnej zależności
od stymulatora. We wszystkich odprowadzeniach widoczny jest peak
czynności stymulatora poprzedzający zespół QRS |
 |
Historia i charakterystyka podstawowych urządzeń stymulujących
Wszczepialne urządzenia regulujące rytm serca wprowadzono w latach 50. XX wieku. Początkowo były to
wyłącznie elektrostymulatory. Następnie, w latach 80. XX stulecia, wraz z rozwojem technologii, rozpoczęto stosowanie implantowanych kardiowerterów-defibrylatorów. Urządzenia te składają się z generatora
oraz elektrod. Generator jest komputerem analizującym na bieżąco rytm serca i podejmującym interwencje według wprowadzonego programu. Istotnymi elementami budowy generatora są: bateria zapewniająca
energię potrzebną do podejmowania interwencji elektrycznych oraz analizator mikroprocesorowy w obudowie z tytanu, dzięki czemu stanowi ona element
|
Obraz fluoroskopowy po podaniu środka kontrastowego
do lewej żyły podobojczykowej. Widoczna niedrożność na poziomie
lewa żyła bezimienna ? żyła główna górna |
 |
mechanicznej ochrony urządzenia oraz zabezpiecza
przed zewnętrznym polem elektromagnetycznym. Generator wszczepiany jest pod skórę najczęściej w lewej
okolicy podobojczykowej. Elektrodę, jedną bądź więcej, implantuje się do komór serca lub dużych naczyń
żylnych okołosercowo.
Każdy wszczepialny elektrostymulator czy też defibrylator opatrzony jest kodem literowym precyzującym
rodzaj stymulacji.
W przypadku stymulatorów jest to kod składający się z pięciu liter, litery te oznaczają
w kolejności:
- Miejsce stymulacji (A – przedsionek, V – komora, D – obie jamy).
- Miejsce odczytywania potencjałów (A – przedsionek, V – komora, D – obie jamy).
- Sposób odpowiedzi stymulatora (I – hamowanie, T – wyzwalanie, D – oba typy odpowiedzi).
- Możliwość adaptacji częstotliwości stymulacji (0 – brak możliwości, R – modulacja rytmu).
- Możliwość stymulacji wielopunktowej (A – przedsionek, V – komora, D – obie jamy).
W przypadku kardiowerterów-defibrylatorów jest to kod czteroliterowy:
- Miejsce defibrylacji (A – przedsionek, V – komora, D – obie jamy).
- Miejsce stymulacji antytachykardialnej (A – przedsionek, V – komora, D – obie jamy).
- Sposób detekcji tachykardii (E – EKG, H – hemodynamiczna).
- Miejsce stymulacji antybradykardialnej (A – przedsionek, V – komora, D – obie jamy).
Ponieważ chorzy ci nierzadko są poddawani różnego rodzaju zabiegom operacyjnym, w trakcie których możliwe są interferencje używanych narzędzi z wszczepionym urządzeniem, zasadne wydaje się omówienie najważniejszych zagadnień dotyczących postępowania okołooperacyjnego w tej grupie pacjentów. Jak uczy codzienna praktyka, są oni niekiedy traktowani jak chorzy obarczeni większym ryzykiem oraz wymagający wielu dodatkowych działań i konsultacji.
Postępowanie okołooperacyjne u chorych z wszczepionym urządzeniem do elektrokardioterapii
Niniejsze opracowanie, przygotowane w oparciu o wytyczne towarzystw anestezjologicznych i kardiologicznych [1, 2, 3], ma na celu zwięzłe przedstawienie najważniejszych potencjalnych problemów i wskazówek, które umożliwią bezpieczne przeprowadzenie pacjenta z CIED przez zabieg operacyjny.
Przygotowanie chorego do zabiegu planowego powinno obejmować typową ocenę wydolności układu krążenia i ewentualnych zagrożeń/przeciwwskazań wynikających z podstawowej choroby serca. Z zasady konieczne jest przeprowadzenie konsultacji kardiologicznej u chorych z wszczepionym urządzeniem – optymalnie kardiologa wyspecjalizowanego w elektrofizjologii. W sytuacji zabiegów w trybie pilnym ocena pacjenta i postępowanie w zakresie CIED pozostaje zadaniem anestezjologa. Warto wspomnieć, że ocena anestezjologiczna powinna uwzględniać możliwe trudności w uzyskaniu centralnego dostępu żylnego
u chorych, którzy mają niekiedy w układzie naczyniowym kilka elektrod, co może skutkować niedrożnością dużych naczyń żylnych (ryc. 3).
Typowa ocena przedoperacyjna powinna uwzględniać wykonanie EKG (rytm własny/wystymulowany), RTG klatki piersiowej (rodzaj wszczepionego urządzenia, liczba i położenie elektrod), analiza książeczki urządzenia (rodzaj, program urządzenia, termin ostatniej kontroli) (ryc. 4), wywiad dotyczący przyczyny implantacji, objawów i ewentualnej czasowej stymulacji
przed wszczepieniem CIED (ogólna ocena w zakresie potencjalnej pełnej zależności od urządzenia). W sytuacjach wątpliwych należy rozważyć kontakt z ośrodkiem implantującym/kontrolującym urządzenie. Ocena przedoperacyjna powinna uwzględniać rodzaj
planowanego zabiegu, odległość miejsca operowanego od urządzenia i elektrod, typ stosowanej koagulacji (jedno- lub dwubiegunowa), potencjalne źródła zaburzeń elektromagnetycznych (electromagnetic interference – EMI) oraz dostępność osoby wyspecjalizowanej w kontroli urządzeń.
|
Paszport książeczka kontroli kardiowertera defibrylatora z ważnym terminem kontroli |
 |
Potencjalne zagrożenia dla pacjenta z CIED:
- utrata/zaburzenia stymulacji;
- brak koniecznej defibrylacji;
- nieadekwatne wyładowania ICD;
- uszkodzenie urządzenia i/lub jego loży, uszkodzenie elektrod;
- opóźnienie/zaburzenie zaplanowanej procedury chirurgicznej.
Najbardziej istotne zaburzenia funkcji CIED wynikają z możliwego oddziaływania noża elektrycznego. Podstawowe zasady przeciwdziałania takiej interferencji obejmują:
- zachowanie w miarę możliwości odległości >15 cm od składowych układu (generator impulsów i/lub elektrody);
- umieszczenie płytki dyspersyjnej z dala od urządzenia, unikanie lokalizacji, która włącza CIED w drogę przepływu prądu w układzie unipolarnym;
- preferowany układ koagulacji/cięcia bipolarny w stosunku do unipolarnego;
- tryb cięcia powoduje mniej zakłóceń niż tryb koagulacji;
- stosowanie krótkich, przerywanych, nieregularnych aplikacji.
Wymienionym powyżej zaburzeniom można skutecznie przeciwdziałać, umieszczając czasow
Sposób oddziaływania magnesu zależy od rodzaju CIED. I tak:
- w stymulatorze ? włącza asynchroniczny tryb stymulacji, w związku z czym urządzenie przestaje być wrażliwe na potencjalne hamowanie stymulacji;
- w ICD ? wyłącza terapię arytmii, zapobiegając w ten sposób nieadekwatnym interwencjom urządzenia; magnes nie wpływa na funkcję stymulującą ICD.
|
Magnes służący do umieszczenia go na skórze chorego
nad urządzeniem wszczepionym podskórnie |
 |
Działanie magnesu ograniczone jest do czasu, w którym znajduje się on nad wszczepionym urządzeniem.
Jego usunięcie powoduje natychmiastowy powrót do wcześniejszych ustawień, bez trwałej ingerencji w program urządzenia.
Używanie magnesu powinno zależeć od rodzaju wszczepionego urządzenia, przewidywanych zakłóceń elektromagnetycznych, od tego, czy chory jest zależny od stymulatora oraz od odległości elementów układu od operowanego miejsca (ryc. 6). Niezależnie od wymienionych uwarunkowań wydaje się, że magnes powinien być elementem składowym wyposażenia każdej sali operacyjnej.
W celu zapewnienia bezpieczeństwa pacjenta z CIED poddawanego zabiegowi chirurgicznemu wskazane jest, aby w razie potrzeby możliwe było zastosowanie czasowej stymulacji przezskórnej oraz kardiowersji/defibrylacji z użyciem zewnętrznego urządzenia. Najwłaściwszym postępowaniem jest naklejenie w tym celu na klatkę piersiową przed zabiegiem elektrod w konfiguracji ?przódtył?, ewentualnie ?bok-bok? (w przypadku zabiegów w obrębie klatki piersiowej wymagających sternotomii).
Stały monitoring EKG, a zwłaszcza ciągły krwawy pomiar ciśnienia tętniczego i pletyzmografia, pozwalają
na bezpieczne monitorowanie pacjenta w trakcie operacji. Bezpośrednie zapisy ciśnienia tętniczego i fali tętna są mniej wrażliwe niż EKG na zakłócenia wynikające z używania noża elektrycznego. Możliwe są
również sytuacje, w których niskonapięciowe migotanie komór nie jest właściwie odczytane przez stymulator, w EKG widać impulsy stymulujące, a brak jest czynności hemodynamicznej serca.
|
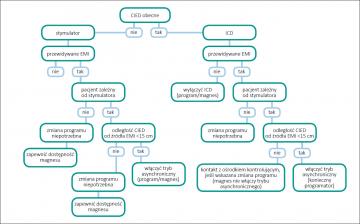
Algorytm postępowania |
 |
Równie ważnymi elementami opieki nad chorymi z CIED są zapewnienie właściwego monitorowania po zabiegu oraz kontrola i przywrócenie uprzednich ustawień, jeżeli stymulator/ICD były przeprogramowane na czas operacji. Tryb wykonywanej kontroli zależy od rodzaju przeprowadzanej procedury:
- Przed opuszczeniem sali monitorowanej – jeśli przed zabiegiem wyłączono funkcję leczenia tachyarytmii w ICD; po dużych zabiegach w obrębie klatki piersiowej (np. kardiochirurgia); jeśli w trakcie operacji miały miejsce poważne problemy, jak zatrzymanie krążenia, konieczność wykonania kardiowersji.
- W ciągu miesiąca od zabiegu – np. po litotrypsji; po operacjach, w czasie których używano koagulacji jednobiegunowej.
- Zgodnie z normalnym trybem wizyt kontrolnych – np. po przezcewkowej resekcji gruczołu krokowego;
po zabiegach w obrębie macicy; po endoskopii.
W celu dokładniejszej prezentacji zasad zastosowania elektrokoagulacji u osób z implantowanymi urządzeniami regulującymi rytm serca przedstawione zostaną przypadki z naszej praktyki wskazujące na konieczność dostosowania opieki do sytuacji klinicznej.
Zabieg operacyjny w okolicy nerki z użyciem diatermii monopolarnej
Chory lat 65 przyjęty do Oddziału Urologii celem wykonania nefrektomii z powodu przetoki moczowej
po przebyciu przed ponad rokiem zabiegu nerkooszczędzającej resekcji guza (NSS). Pacjentowi wszczepiono kardiowerterefibrylator typu DDD w ramach profilaktyki pierwotnej nagłego zatrzymania krążenia po zawale serca ze spadkiem frakcji wyrzutowej. Chory dostarczył paszport urządzenia – ostatnia kontrola urządzenia przed 9 miesiącami. Wykonano EKG,
RTG klatki piersiowej, oznaczono jonogram. Przed zabiegiem operacyjnym chory odbył wizytę w pracowni
stymulatorowej, wyłączono funkcję defibrylatora. Poinformowano pracownię stymulatorową o potrzebie
przywrócenia funkcji defibrylatora w godzinach popołudniowych. W czasie zabiegu nie obserwowano zaburzeń rytmu serca, po operacji przywrócono funkcję stymulatora w pracowni stymulatorowej. W czasie obserwacji w sali pooperacyjnej nie odnotowano zaburzeń rytmu serca.
Zabieg operacyjny w okolicy miednicy mniejszej z użyciem diatermii monopolarnej
Chory lat 83 przyjęty do Oddziału Urologii dla wykonania obustronnej orchiektomii w celu leczenia hormonalnego przerzutowego raka stercza.
Pacjentowi wszczepiono stymulator serca typu DDD z powodu objawowej bradykardii. Pacjent dostarczył paszport
stymulatora ? przegląd urządzenia wykonano przed 8 miesiącami (ryc. 4). Przed zabiegiem operacyjnym
wykonano RTG klatki piersiowej, EKG, jonogram. Ze względu na lokalizację miejsca operowanego uznano, że zachowana jest bezpieczna odległość ponad 15 cm od stymulatora. Podczas zabiegu zespół anestezjologiczny obserwował dwa epizody napadowego
częstoskurczu komorowego. Po zabiegu chorego konsultowano na zlecenie anestezjologa w pracowni stymulatorowej – konsultacja została uznana za niezasadną ze względu na brak zaburzeń pracy stymulatora oraz rodzaj zaburzeń rytmu serca (tachykardia) niepodlegający leczeniu stymulatorem.
Leczenie kamicy układu moczowego u osób z implantowanymi urządzeniami typu stymulator/kardiowerterdefibrylator
Także w trakcie leczenia kamicy układu moczowego należy rozważyć wpływ terapii na elektrostymulator lub kardiowerterdefibrylator. W ramach procedur endourologicznych mających na celu leczenie kamicy nie dochodzi do użycia sprzętu mogącego generować
pole elektromagnetyczne zaburzające działanie urządzeń implantowalnych. W związku z powyższym zabiegi te można uznać za bezpieczne.
Zagadnienie ilustruje przypadek 68-letniego chorego przyjętego do Oddziału Urologii celem leczenia kamicy moczowodu prawego. Pacjentowi wszczepiono stymulator serca typu VVI z powodu objawowej bradykardii. Pacjent miał paszport urządzenia z aktualnym
przeglądem. Ze względu na wielkość i lokalizację złogu zaplanowano URSL prawostronną. W trakcie zabiegu
URSL nie planowano stosować urządzeń generujących pole elektromagnetyczne. W ramach kwalifikacji do zabiegu operacyjnego po konsultacji z zespołem anestezjologicznym odstąpiono od kontroli układu stymulującego. Zabieg URSL wykonano bez powikłań
|
Stan po URSL prawostronnej z pozostawieniem cewnika DJ.
Na zdjęciu widoczne elektrody stymulatora dwujamowego |
 |
Szczególnym przypadkiem leczenia kamicy układu moczowego z punktu widzenia urządzeń regulujących rytm serca jest użycie metody ESWL. W trakcie stosowania metody ESWL może dojść do zaburzeń pracy stymulatora energią generowaną przez urządzenie
do ESWL. W celu zmniejszenia ryzyka zaburzeń pracy urządzenia należy przeprowadzać zabieg litotrypsji w sposób skoordynowany z czynnością serca na podstawie zapisu EKG. Jako wyjątkowo wrażliwe na zaburzenia tego typu wymienia się stymulatory dwujamo-
we. Chorzy ze stymulatorami jednojamowymi mogą bezpiecznie korzystać z zabiegów ESWL pod warunkiem zapewnienia monitorowania oraz przy dysponowaniu defibrylatorem. Osoby ze stymulatorami dwujamowymi przed zabiegiem ESWL powinny być skierowane do pracowni stymulatorowej celem zmiany trybu pracy stymulatora na jednojamowy.
Ponadto zaleca się ogniskowanie fali uderzeniowej w odległości minimum 5 cm od urządzenia. Pomiaru odległości należy dokonać pod kontrolą fluoroskopii.
Obrazowanie z użyciem rezonansu magnetycznego (MRI)
Spośród innych wewnątrzszpitalnych źródeł pola elektromagnetycznego mogącego wpływać na pracę opisywanych urządzeń należy wymienić MRI. Zastosowanie MRI u chorego ze wszczepionym stymulatorem lub kardiowerterem-defibrylatorem uważa się za
przeciwwskazane. Jest to spowodowane silnym polem elektromagnetycznym generowanym przez aparaty rezonansu magnetycznego.
Pole to może poważnie zaburzyć funkcję stymulatora, prowadząc do zahamowania stymulacji, nadmiernej stymulacji, uszkodzenia
pamięci urządzenia, fizycznego uszkodzenia urządzenia, podgrzania urządzenia z możliwym oparzeniem serca. W sytuacji bezwzględnej konieczności zastosowania MRI zaleca się ścisłe monitorowanie EKG pacjenta. Pacjent powinien zostać poinformowany
o możliwości wystąpienia zaburzeń i podpisać świadomą zgodę na wykonanie MRI. Po zakończeniu obrazowania konieczna jest kontrola urządzenia. Obecnie producenci elektrostymulatorów mają w swojej ofercie urządzenia odporne na działanie pola elektromagnetycznego pochodzącego z MRI, jednak są one stosunkowo drogie.
Podsumowanie
Opieka okołooperacyjna nad pacjentami z wszczepionym urządzeniem do elektrokardioterapii wymaga
podejścia wielodyscyplinarnego oraz indywidualizowania postępowania w odniesieniu do każdego chorego, co przy ciągłym postępie technicznym i redukcji możliwych oddziaływań między CIED a środowiskiem sali operacyjnej minimalizuje ryzyko niebezpiecznych
dla chorego zdarzeń.
W piśmiennictwie można znaleźć opisy przypadków, w których doszło do istotnego zaburzenia funkcji wszczepialnych urządzeń do elektrokardioterapii w trakcie operacji [4, 5]. Mimo potencjalnych problemów oraz pewnych utrudnień organizacyjnych,
pacjenci z CIED nie są jednak obarczeni szczególnie zwiększonym ryzykiem. Można pokusić się o stwierdzenie, że wśród pacjentów kardiologicznych stanowią nawet grupę chorych, u których zabieg operacyjny w znieczuleniu ogólnym ma zwiększony profil bezpieczeństwa z uwagi na ochronę przed niespodziewanym zwolnieniem czynności serca i możliwość bardziej swobodnego stosowania leków antyarytmicznych w sytuacjach napadowych okołooperacyjnych zaburzeń rytmu. Chorzy ci zatem nie wymagają najczęściej
żadnych dodatkowych działań poza wymienionymi powyżej, a te z kolei mogą być z powodzeniem podejmowane przez kompetentny zespół urologiczno-anestezjologiczny i rzadko wymagają doraźnej opinii kardiologa.
dr n. med. Artur A. Antoniewicz, FEBU
Oddział Urologiczny, Międzyleski Szpital Specjalistyczny w Warszawie
Instytut Kardiologii w Warszawie
lek. Ryszard Skiba
Oddział Urologiczny, Międzyleski Szpital Specjalistyczny w Warszawie
dr n. med. Paweł Syska
dr n. med. Aleksander Maciąg
prof. dr hab. n. med. Hanna Szwed
II Klinika Choroby Wieńcowej, Instytut Kardiologii w Warszawie
Piśmiennictwo w internecie
- Stone ME, Salter B, Fischer A. Perioperative management of patients with cardiac implantable electronic devices. Br J Anaesth. 2011 Dec;107 Suppl 1:i16-26.
- American Society of Anesthesiologists. Practice advisory for the perioperative management of patients with cardiac implantable electronic devices: pacemakers and implantable cardioverter-defibrillators: an updated report by the american society of anesthesiologists task force on perioperative management of patients with cardiac implantable electronic devices. Anesthesiology. 2011 Feb;114(2):247-61.
- Vadas PE, Auricchio A, Blanc JJ, Daubert JC, Drexler H, Ector H, Gasparini M, Linde C, Morgado FB, Oto A, Sutton R, Trusz-Gluza M. Guidelines for cardiac pacing and cardiac resynchronization therapy. The Task Force for Cardiac Pacing and Cardiac Resynchronization Therapy of the European Society of Cardiology. Developed in Collaboration with the European Heart Rhythm Association. European Heart Journal (2007) 28, 2256?2295.
- Schulman P, Panaro S, Rozner MA. Use Caution When Applying Magnets to Pacemakers or Defibrillators for Surgery. American Society of Anesthesiologists Abstracts 2012.
- Abdelmalak B, Jagannathan N, Arain FD, Cymbor S, McLain R, Tetzlaff JE. Electromagnetic interference in a cardiac pacemaker during cauterization with the coagulating, not cutting mode. J Anaesthesiol Clin Pharmacol. 2011 Oct-Dec; 27(4): 527?530.
